Bereits Jahrtausende vor unserer Zeitrechnung gab es Bestrebungen, den sexuellen Akt und die Reproduktion, also das Kinderkriegen, voneinander zu trennen – die ersten Verhütungsmethoden wurden erfunden. Eine der ältesten Überlieferungen stammt etwa aus dem Jahr 3000 vor Christi Geburt. Damals wurden die ersten Kondome in Form von Tierdärmen oder Schwimmblasen von Fischen verwendet. Genau wie die heutigen Kondome boten sie eine mechanische Barriere und verhinderten so, dass die Spermien zu den Eizellen gelangen können. Verfügbarkeit, Anwendung, Zuverlässigkeit und Komfort waren den heutigen Methoden allerdings deutlich unterlegen.
Ohne Verhütung würde eine Frau in ihrem Leben 10 bis 20 Kinder gebären.
Verhütung in der Antike

Im alten Ägypten (ca. 1500 v. Chr.) wurde ein Gemisch aus Krokodilkot und gegorenem Pflanzenschleim auf den Muttermund aufgetragen. Einerseits bildete dies eine mechanische Barriere, ähnlich einem Diaphragma, andererseits enthält der Krokodildung chemische Inhaltsstoffe, welche das Scheidenmillieu dahingehend beeinflussen, dass die Beweglichkeit der Spermien eingeschränkt wird. Die Wirkweise war den alten Ägyptern aller Wahrscheinlichkeit nach nicht bekannt, jedoch hat sich diese Methode der Verhütung aufgrund ihrer Wirksamkeit bewährt. Zwar gibt es keine Studien zur Wirksamkeit, aber es ist davon auszugehen, dass sie weit unter derer von den heutigen verfügbaren Verhütungsmethoden liegt.

Im antiken Griechenland gab es weniger wirksame Methoden, wie etwa bestimmte Koituspositionen, beschworene Amulette oder das “Herausniesen” des Ejakulates nach dem Geschlechtsverkehr. Eine etwas fortschrittlichere Verhütungsmethode der Griechen war eine Art der chemischen Verhütung: Ein Schwämmchen wurde in einem Pflanzensud getränkt und vaginal eingeführt. Beliebt waren Granatapfelkerne, Pflanzenwurzeln wie Ingwer, Honig, Salzlake, Essig oder Olivenöl. Auch diese Substanzen wirken durch eine Beeinflussung des Säure-Basen-Gleichgewichtes im Scheidenmillieu und beeinflussen die Beweglichkeit der Spermien.
Neue Verhütungsmethoden des 19. Jahrhunderts
Im 19. Jahrhundert war eine post-koitale (nach dem Geschlechtsverkehr stattfindende) Scheidenspülung eine häufig verwendete Verhütungsmethode. Dazu wurde eine Flüssigkeit mit diversen Spermien-abtötenden Zusätzen mithilfe eines Schlauches vaginal eingeführt und anschließend ausgeschieden. Damit sollten die Spermien ausgespült werden.

Ebenfalls im 19. Jahrhundert setzte sich das Kondom weiter durch. Neben den seit Jahrtausenden verwendeten tierischen Membranen (Schwimmblasen von Fischen, Tierdärme) gab es auch Kondome aus Baumwolle oder Leinen. Sowohl die Verhütungswirkung als auch der Komfort waren weiterhin kaum gegeben.

Durch die Erfindung der Vulkanisation, also das Verfahren zur Herstellung von Gummi, durch Charles Goodyear im Jahre 1834 konnte 1855 das erste Kondom aus Gummi hergestellt werden. In Deutschland wurden diese Gummikondome ab 1880 verkauft.
Die ersten medizinischen Sterilisationen mit der Absicht, eine Schwangerschaft zu verhindern, wurden etwa 1850 an Frauen und etwa 1890 an Männern durchgeführt.

Gegen Ende des 19. Jahrhunderts entwickelte der Arzt Wilhelm Mensingma das erste Diaphragma. Dabei handelt es sich um eine Kombination von mechanischer und chemischer Verhütung. Eine Kappe aus Silikon versperrt den Muttermund; zusätzlich aufgetragene Gele oder Cremes wirken spermizid, also Spermien-abtötend. Das Diaphragma wird auch heute noch zur Verhütung angewendet.
Mehr oder weniger sichere Verhütungsmethoden im 20. Jahrhundert
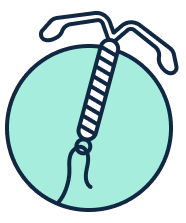
Der Entdecker des G-Punktes, Ernst Gräfenberg, hat im Jahre 1920 die erste Spirale – damals noch in Ringform – zur Verhütung intrauterin (in der Gebärmutter) eingesetzt. Dabei handelte es sich um einen mit Silberdraht umwickelten Ring, welcher bis in die 1960er Jahre verwendet wurde. Anschließend gab es verschiedene Modelle aus Kunststoff. Beide Varianten wirken dadurch, dass die Reizung durch den Fremdkörper in der Gebärmutter eine Einnistung von befruchteten Eizellen verhindern. Heutzutage werden zwei Varianten der Spirale verwendet, die neben der mechanischen Wirkung auch stofflich wirken. Die Hormonspirale gibt Gestagen ab entfaltet somit ihre Wirkung, ähnlich wie die Antibabypille, hormonell.
Die zweite moderne Variante ist die Kupferspirale. Hierbei wird sich die natürliche kontrazeptive (empfängnisverhütende) Wirkung des Kupfers zunutze gemacht. Ein T-förmiges, ca. 3 cm großes Kunststoffgebilde ist mit einem feinen Kupferdraht umwickelt und wird direkt in die Gebärmutter eingesetzt. Die freigesetzten Kupferionen wirken hemmend und toxisch auf Spermazellen, das heißt die Spermien werden langsamer und sterben schneller ab. Spiralen zur Empfängnisverhütung werden auch als Intrauterinpessare (IUP) bezeichnet.

In den 1920er Jahren wurden unabhängig voneinander in Japan (durch Kyusaku Ogino) und in Österreich (Hermann Knaus) zwei sehr ähnliche Methoden zur Berechnung der fruchtbaren Tage im weiblichen Zyklus veröffentlicht. Daraus hat sich die Knaus-Ogino-Verhütungsmethode ergeben, welche auf der Berechnung dieser fruchtbaren Tage und der sexuellen Abstinenz während ebendieser Tage beruht. Durch Beobachtung von mindestens zwei Monatszyklen kann die Frau ihren Eisprung und somit auch die fruchtbaren Tage vorausberechnen; in dieser Zeit darf kein ungeschützter Geschlechtsverkehr stattfinden. Da diese Methode alleine nicht als sehr zuverlässig gilt, stellt sie keinen sicheren Schutz vor ungewollten Schwangerschaften dar. Sie wird aber gerne im umgekehrten Zusammenhang genutzt, nämlich um die Chancen auf eine Befruchtung der Eizellen und somit einer Schwangerschaft zu erhöhen.

Der Pearl-Index der Knaus-Ogino-Methode liegt – je nach Quelle und optimaler Ausführung – zwischen 3 und 20. Das bedeutet, dass bis zu 20 von 100 Frauen, die diese Methode anwenden, innerhalb eines Jahres schwanger werden. Der Pearl-Index wurde 1934 erstmalig beschrieben. Er gibt an, wie viele Schwangerschaften in 100 Verhütungsjahren auftreten – oder anders formuliert, wie viele von 100 Frauen im gebärfähigen Alter, die die betrachtete Methode angewendet haben, innerhalb eines Jahres schwanger wurden.
Ohne Verhütung werden etwa 85 von 100 Frauen im gebärfähigen Alter innerhalb eines Jahres schwanger.
Am sichersten sind – neben der Sterilisation von Mann (Vasektomie) oder Frau – hormonelle Verhütungsmethoden, die in den Zyklus der Frau eingreifen. Die Antibabypille, die Hormonspirale, die Dreimonatsspritze, der Vaginalring, das Hormonimplantat und das Verhütungspflaster haben alle einen Pearl-Index von unter 1. Zusätzlich sind diese Methoden in der Anwendung sehr einfach. Jedoch gibt es immer mehr Frauen, vor allem jüngeren Alters, die ihren Körper keinen künstlich zugeführten Hormonen aussetzen wollen und somit auf andere Methoden zurückgreifen.
Seit Jahrzehnten sehr beliebt ist das Kondom, da es zusätzlich zur Empfängnisverhütung auch vor sexuell übertragbaren Krankheiten (STI, Sexually Transmitted Infections) schützt. Allerdings hat das Kondom nur einen Pearl-Index von 2 bis 12, was bedeutet, dass bis zu 12 von 100 Frauen während eines Jahres trotz der Nutzung von Kondomen schwanger werden. Die mechanische Barriere durch das Kondom bietet an sich einen nahezu 100-prozentigen Schutz. Jedoch kommt es häufig zu Anwendungsfehlern, wodurch die ungewollten Schwangerschaften entstehen können.
Kurzer Exkurs: Was Frösche mit einem Schwangerschaftstest zu tun haben
Beim Thema Verhütung und ungewollte Schwangerschaften ist auch der Begriff Schwangerschaftstest nicht weit entfernt. Dieser lässt sich heutzutage für wenige Euro in Apotheken oder Drogerien erstehen und ganz einfach zu Hause durchführen. Ein chemisch präparierter Teststreifen wird mit dem Urin einer möglicherweise schwangeren Frau benetzt. Etwa 14 Tage nach Befruchtung der Eizelle ist die Konzentration des schwangerschaftserhaltenen Hormons hCG im Urin der Frau hoch genug, um die immunologische Reaktion des Teststreifens mit einer Zuverlässigkeit von 95 Prozent auszulösen. Auch bevor dieser heute noch gebräuchliche Schwangerschaftstest in den 1960er Jahren auf den Markt kam, wollten die Frauen natürlich so früh wie möglich wissen, ob sie schwanger waren.
In sehr frühen Überlieferungen beschreiben bereits die alten Ägypter eine Methodik zur Feststellung einer Schwangerschaft: Die Urinprobe wurde auf ein Säckchen voller Getreidekörner gegeben; keimten diese Getreidekörner aus, so galt der Test als positiv und die Frau als Schwanger. Wissenschaftler der National Institutes of Health (NIH, in Bethesda (Maryland), USA) gingen dieser Überlieferung im Jahre 1963 auf den Grund. Tatsächlich konnten sie eine Zuverlässigkeit von etwa 70 Prozent korrekt positiver Ergebnisse nachweisen. Als Wirkmechanismus vermuten sie, dass erhöhte Östrogenlevel im Blut der Schwangeren eine stimulierende Wirkung auf die Getreidekörner bzw. deren Austreiben haben.

Nun zum Frosch: Dieser wurde nämlich in den 1940er und 1950er Jahren als Schwangerschaftstest genutzt. Hierzu wurde der unbehandelte Urin einer möglicherweise schwangeren Frau unter die Haut eines Krallenfrosches (Xenopus laevis) injiziert. Der Nachweis einer Schwangerschaft war erbracht, wenn entweder der männliche Frosch innerhalb weniger Stunden Spermien produzierte oder ein weibliches Exemplar innerhalb von 18 Stunden Eier, also Froschlaich, produzierte. Laut einer wissenschaftlichen Studie war diese Methode äußerst zuverlässig; bei 150 Anwendungen gab es keine falsch-positiven Ergebnisse und lediglich drei tatsächliche Schwangerschaften wurden nicht nachgewiesen.
Entwicklung der Antibabypille, Pillenknick und die Pille danach
Eine der wichtigsten Entdeckungen auf dem Weg zur Entwicklung der Antibabypille kam aus Innsbruck. Der österreichische Physiologe Ludwig Haberlandt bewies 1919 in einem Versuch an Ratten, dass eine bestehende Schwangerschaft das Heranreifen weiterer Eizellen unterdrückt. Auf dieser Beobachtung aufbauend spekulierte er, dass der Extrakt aus den Eierstöcken von tragenden Säugetieren möglicherweise einen Eisprung und damit auch eine Empfängnis bei Menschen verhindern könnte.

Ein nächster Meilenstein wurde 1938 durch die deutsche Pharmafirma Schering erreicht, welche das bis dahin teuer aus Menschen und Tieren gewonnene Hormon Östrogen erstmals künstlich herstellte. Für die Herstellung der Dosis einer einzigen Pille (30 Mikrogramm Östrogen) würden andernfalls 500 Kilogramm Schweine-Eierstöcke benötigt. Knapp zwei Jahrzehnte später, im Jahre 1957, wird die erste Pille namens Enovid in den USA als Mittel gegen menstruelle Beschwerden und zur Förderung der Regelmäßigkeit der Monatsblutung zugelassen, nachdem der US-amerikanische Physiologe Gregory Pincus mehr als 200 Substanzen hinsichtlich ihrer Wirkung auf den tierische und menschlichen Menstruationszyklus erforscht hatte. Die Enovid-Pille wurde schließlich im Jahre 1960 als hormonelles Verhütungsmittel in den USA zugelassen.

In der Bundesrepublik Deutschland (BRD) wurde am 1. Juni 1961 die erste Antibabypille unter dem Namen Anovlar auf den Markt gebracht – allerdings vorerst als “Mittel zur Behebung von Menstruationsstörungen”, da sowohl die Gesellschaft als auch die Kirche im damaligen Westdeutschland noch nicht so weit waren. Unfruchtbarkeit war eine bekannte (und oft erwünschte) Nebenwirkung dieses Präparates. In der ehemaligen Deutschen Demokratischen Republik (DDR) kam ebenfalls im Jahre 1961 die erste Antibabypille namens Ovosiston auf den Markt. Dort wurden Wirkung und Verschreibung dieses Medikamentes weniger stark diskutiert.
Eine bedeutende Auswirkung der Antibabypille war der sogenannte Pillenknick, also die stark sinkende Geburtenrate, ab etwa Mitte der 60er Jahre. Die BRD verzeichnete im Jahr 1963 die höchste Geburtenrate mit 18,2 Lebendgeburten pro 1.000 Einwohner; in den folgenden Jahren nahmen diese Zahlen stetig ab, bis im Jahre 1975 ein vorübergehendes Tief von lediglich 9,9 Geburten je 1.000 Einwohner gezählt wurde. Diese nahezu Halbierung der Geburtenrate im Laufe von gut 10 Jahren wird der Zulassung der Antibabypille zugeschrieben und deshalb auch als Pillenknick bezeichnet. Allerdings sei an dieser Stelle erwähnt, dass es auch weitere mögliche Erklärungen für diesen starken Einbruch der Geburtenrate gibt, wie etwa Wohnungsnot, Wiederaufbau oder dezimierte Populationen einiger bestimmter Jahrgänge durch vorhergehende Weltkriege.

Die bisher letzte große Errungenschaft in Sachen Verhütung stellt die Zulassung der “Pille danach” im Jahre 1985 in Deutschland dar – auch wenn sie kein Verhütungsmittel im eigentlichen Sinne ist. Bis 2015 konnte dieses Präparat in Deutschland nur mit einem entsprechenden Rezept in den Apotheken legal erworben werden. Als eines der letzten europäischen Länder hat Deutschland zum 16. März 2015 die Rezeptpflicht für die Pille danach aufgehoben, um die Hemmschwelle der Verfügbarkeit dieses Präparates deutlich zu senken und ungewollten Schwangerschaften vorzubeugen.
Aktuelle Entwicklungen der Verhütung
Bedauerlicherweise hat sich in den letzten Jahrzehnten bei den Verhütungsmethoden nicht viel getan. Alle neuen Ansätze beruhen auf den bereits bekannten Methoden. Im Jahre 2014 wurde über eine Weiterentwicklung der hormonellen Verhütung berichtet. Dabei sollten die Hormone regelmäßig in sehr geringen Dosen durch einen implantierten Microchip abgegeben werden. Dieser sollte bis zu 16 Jahre lang wirken und von außen steuerbar sein. Die Markteinführung war für 2018 geplant. Da es zu diesem Microchip keine neueren Berichte gibt, scheint die Entwicklung nicht weiter fortgeschritten zu sein.
Im Jahr 2018 wurde in den USA eine Verhütungs-App zugelassen; dabei wird auf die mehr oder weniger bewährte Methode der Zyklusbeobachtung via Kalender und Temperaturmessung gesetzt. Der Pearl-Index für diese Verhütungs-App liegt zwischen 0,7 und 5,2 – abhängig von der Gewissenhaftigkeit der Anwendung. Diverse Studien beschäftigen sich mit Verhütungsmethoden für den Mann. Dabei sollen die Spermien durch Einnahme oder Injektion verschiedenster Substanzen gehemmt werden – der große Durchbruch steht allerdings noch aus.
Häufige Fragen zur Geschichte der Verhütung
In Deutschland wurden Kondome aus Gummi ab 1880 verkauft. Davor wurden bereits Kondome aus Leinen, Baumwolle, Tierdärmen sowie aus den Schwimmblasen von Fischen verwendet.
Bereits in der Antike wurde versucht zu verhüten. Im alten Ägypten wurde beispielsweise ein Gemisch aus Krokodilkot und gegorenem Pflanzenschleim verwendet. Dieses wurde auf den Muttermund aufgetragen und hat so einerseits als Barriere gegen die Spermien gedient und andererseits halfen die Inhaltsstoffe dabei, die Beweglichkeit von Spermien einzuschränken.
Im Jahr 1834 hat Charles Goodyear das Verfahren der Vulkanisation erfunden. Auf dieser Grundlage konnte im Jahr 1855 das erste Kondom aus Gummi hergestellt werden.
Seit der Antike gibt es mehr oder weniger sichere Verhütungsmethoden, beispielsweise das Einführen von einem in Pflanzensud getränktem Schwämmchen vor dem Geschlechtsverkehr. Im 19. Jahrhundert wurde versucht, die Spermien mithilfe einer Scheidenspülung nach dem Sex herauszuspülen. Die ersten Kondome bestanden aus tierischen Membranen wie etwa Schwimmblasen von Fischen oder Tierdärmen.
Im Jahr 1957 wurde in den USA eine Pille gegen menstruelle Beschwerden auf den Markt gebracht, die empfängnisverhütende Wirkung war eher eine Nebenwirkung. Die gleiche Pille wurde 1960 in den USA als hormonelles Verhütungsmittel zugelassen. Auch in der Bundesrepublik Deutschland (BRD) wurde die erste Pille 1961 als Mittel gegen Menstruationsbeschwerden zugelassen. In der Deutschen Demokratischen Republik (DDR) gab es ebenfalls 1961 die erste Antibabypille.
Charles Goodyear hat im Jahr 1855 das erste Kondom aus Gummi hergestellt, nachdem er 1834 das Verfahren der Vulkanisierung erfand, was als Grundlage zur Kondomherstellung dient.
Quellen
„Remote control“ contraceptive chip available „by 2018“. BBC News. 2014. https://www.bbc.com/news/technology-28193720 (zugegriffen 15. März 2023)
Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e.V. (DGGG): Empfängnisverhütung - Familienplanung in Deutschland (ehemals S1-Leitlinie, AWMF 015/015). 2010.
Elkan ER: The Xenopus Pregnancy Test. Br Med J 1938; 2: 1253-1274.2.
Khan F, Mukhtar S, Dickinson IK, Sriprasad S: The story of the condom. Indian J Urol 2013; 29: 12–5.
MUVS Museum für Verhütung und Schwangerschaftsabbruch. Die Pillenstory: Eine vergessene Revolution. https://muvs.org/de/themen/verhuetung/die-pillenstory-eine-vergessene-revolution/ (zugegriffen 15. März 2023)
Pregnancy Test Timeline - history - Office of NIH History and Stetten Museum. https://history.nih.gov/display/history/Pregnancy+Test+Timeline (zugegriffen 15. März 2023)
Statistisches Bundesamt Deutschland - GENESIS-Online. 2021. https://www-genesis.destatis.de/genesis/online (zugegriffen 17. Mai 2021)