In Deutschland haben drei Viertel aller Erwachsenen erhöhte Cholesterinspiegel von mehr als 200 Milligramm pro Deziliter [mg/dl].
Das Gerücht, dass man zum Frühstück keine Eier mehr essen solle, hält sich hartnäckig. Dabei handelt es sich beim Cholesterin um einen wichtigen Nahrungsbestandteil und nur einen von vielen Blutfettwerten. Erhöhte Blutfettwerte werden allgemein als Hyperlipoproteinämie bezeichnet, dazu gehört auch die Hypercholesterinämie, also hohes Cholesterin im Blut.
Auf einen Blick
- Cholesterin ist einer der Blutfettwerte
- Es kann unterteilt werden in Gesamtcholesterin, LDL-Cholesterin und HDL-Cholesterin
- Bei erhöhtem Cholesterinwert spricht man auch von Hypercholesterinämie
- Der Lebensstil hat einen großen Einfluss auf Cholesterin und Blutfett
Was sind erhöhte Blutfettwerte?
Die wichtigsten Blutfettwerte sind die Konzentration des Cholesterins und der Triglyceride im Blut. Triglyceride werden mit der Nahrung aufgenommen und im Körper weiterverarbeitet oder gespeichert. Sie machen mit mehr als 95 Prozent den größten Anteil der Körper- und Nahrungsfette aus.
Cholesterin wird sowohl über das Essen aufgenommen (10 bis 20 Prozent) als auch im Körper selbst hergestellt (80 bis 90 Prozent), nämlich in der Leber und im Darm. Cholesterin ist für den menschlichen Körper unerlässlich, es dient u. a. als Bauteil für Zellwände. Auch Gallensäure, Vitamin D und einige Hormone wie Östrogene oder Testosteron können ohne Cholesterin im Körper nicht synthetisiert werden.
Die Gründe für erhöhte Blutfettwerte können sehr unterschiedlich sein. Eine ungesunde Ernährung und wenig Bewegung sind die häufigste Ursache, aber auch eine angeborene Störung bei der Verarbeitung von Fetten im Körper kann zu erhöhten Blutfettwerten führen.
- Gesamtcholesterin: über 200 mg/dl
- LDL-Cholesterin: über 155 mg/dl
- HDL-Cholesterin: unter 40 mg/dl bei Männern und unter 48 mg/dl bei Frauen
- Triglyceride: über 150 mg/dl
Jedes Labor hat seine eigenen Referenzwerte, deshalb können die genannten Grenzen der Blutfettwerte nur als Orientierung dienen. Zu relevanten Vorerkrankungen zählen Gefäßerkrankungen, Bluthochdruck und Diabetes. Auch RaucherInnen und Menschen, die einen Herzinfarkt erlitten haben, sollten ihre Blutfettwerte individuell ärztlich beurteilen lassen.
LDL, HDL und Triglyceride
Cholesterin wird an Transportproteine gebunden, da es alleine nicht im Blut transportiert werden kann. Diese Transportproteine werden als LDL (low density lipoprotein) und HDL (high density lipoprotein) bezeichnet.
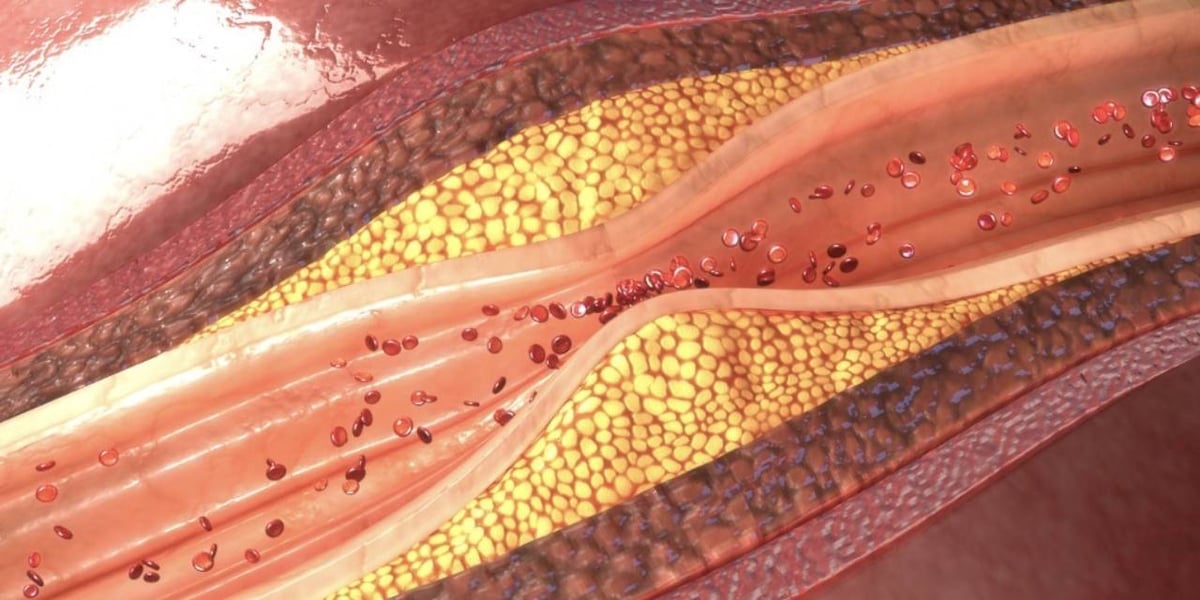
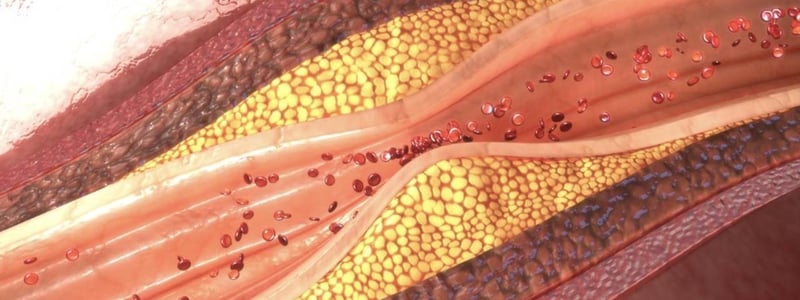
LDL ist für den Transport von Cholesterin in die Zellen verantwortlich und lagert überschüssiges Cholesterin in den Gefäßwänden ein. Die Ablagerungen verengen die Blutgefäße und es kommt zu Arteriosklerose. Deshalb gilt ein hoher LDL-Cholesterin-Wert von über 155 Milligramm pro Deziliter als Risikofaktor für Herz-Kreislauf-Erkrankungen und andere Komplikationen.
HDL kann Cholesterin binden, welches sich bereits an den Gefäßwänden abgelagert hat. So gelangt das Cholesterin über den Blutkreislauf in die Leber, wo es zu Gallensäure umgewandelt wird. Gallensäuren sind essentiell für die Fettverdauung. Für HDL-Cholesterin gibt es keine Obergrenze, sondern eine Untergrenze von 40 Milligramm pro Deziliter bei Männern und 48 Milligramm pro Deziliter bei Frauen.
Triglyceride werden manchmal als Neutralfette bezeichnet. Jedoch stellen auch hohe Triglyceridwerte einen Risikofaktor für Komplikationen dar. Hier gelten 150 Milligramm pro Deziliter als oberer Grenzwert.
Umgangssprachlich wird LDL-Cholesterin als das schlechte Cholesterin bezeichnet und HDL-Cholesterin als das gute Cholesterin. Diese Einteilung ist jedoch sehr oberflächlich, da die Werte miteinander zusammenhängen; HDL kann auch als neutraler Indikator angesehen werden.
Klassifizierung erhöhter Blutfettwerte
Hohe Blutfettwerte werden medizinisch als Hyperlipoproteinämie oder Hyperlipidämie bezeichnet. Sie zählen zu den Fettstoffwechselstörungen.
- Hypercholesterinämie: Cholesterinwert im Blut ist erhöht
- Hypertriglyceridämie: Triglyceridwert im Blut ist erhöht
- Gemischte Hyperlipidämie: erhöhte Cholesterin- und Triglyceridwerte im Blut
Wie kommt es zu erhöhten Blutfettwerten?
Erhöhte Blutfettwerte entstehen durch Fettstoffwechselstörungen. Es kann zwischen einer primären und einer sekundären Hyperlipoproteinämie unterschieden werden.
Die primäre Hyperlipoproteinämie ist ein Symptom verschiedener Erbkrankheiten. Dazu gehört auch die familiäre Hypercholesterinämie. Bei einer familiären Hypercholesterinämie führen Mutationen unterschiedlicher Gene zu defekten LDL-Rezeptoren und damit zu erhöhten LDL-Cholesterinwerten im Blut.
Eine sekundäre Hyperlipoproteinämie wird durch andere Ursachen wie Vorerkrankungen oder einen ungesunden Lebensstil ausgelöst. Sie kann behandelt werden, indem die zugrundeliegende Ursache behoben wird. Zu den sekundären Hyperlipoproteinämien gehört auch die polygene Hypercholesterinämie.
Hyperlipoproteinämie und Hypercholesterinämie Ursachen:
Lebensstil: Ein Lebensstil mit fettreicher Ernährung und mangelnder Bewegung kann sowohl zu einer Erhöhung des Cholesterins als auch zu einer Erhöhung der Triglyceride führen.
Vorerkrankungen: Es gibt einige Erkrankungen, die mit erhöhten Blutfettwerten einhergehen. Sehr häufig sind sie mit Diabetes vergesellschaftet. Aber auch eine Unterfunktion der Schilddrüse oder Nieren- und Lebererkrankungen können verantwortlich sein.
Medikamente und Hormone: Therapien mit bestimmten Medikamenten oder Hormonen führen zu erhöhten Blutfettwerten.
Alkohol und Zigaretten: Hoher Konsum von Alkohol und Zigaretten wirkt sich ebenfalls negativ auf die Blutfettwerte aus. Sind nur die Triglyceride erhöht, kann dies ein Anzeichen für Alkoholismus sein.
Erblich bedingte Faktoren: Diese angeborenen Störungen werden auch familiäre Hyperlipoproteinämien genannt. Bei diesen genetischen Erkrankungen gibt es eine hohe Variabilität und es können nur das Cholesterin, nur die Triglyceride oder beide erhöht sein. Bei einigen Betroffenen ist nur das HDL zu niedrig.
Schwangerschaft: Hohe Blutfettwerte können während einer Schwangerschaft auftreten, meist normalisieren die Werte sich nach der Geburt ohne weitere Maßnahmen.
Hyperlipoproteinämie Symptome
Es gibt keine direkten Hyperlipoproteinämie- oder Hypercholesterinämie-Symptome, da erhöhte Blutfettwerte alleine keine Symptome verursachen. Hohe Blutfettwerte werden meistens erst bei Komplikationen wie Herzinfarkten entdeckt oder im Rahmen von Vorsorgeuntersuchungen. Obwohl hohe Blutfettwerte anfangs keine Symptome verursachen, gibt es einige Erscheinungen, die auf die Erkrankung hindeuten können.
Es kann zu Xanthomatosen kommen. Das sind kleine, eingekapselte Fettablagerungen auf der Haut, die sich häufig um die Augen herum finden. Außerdem kann es bei hohen Blutfettwerten schnell zu einer Leberverfettung kommen, die bei Ultraschalluntersuchungen gut sichtbar ist.
Was sind die Folgen erhöhter Blutfettwerte?
Die Arteriosklerose oder Arterienverkalkung, also die Verengung der Blutgefäße, ist eine direkte und ernstzunehmende Folge von erhöhten Blutfettwerten. Arteriosklerose entsteht, wenn entsprechende Risikofaktoren zusammenkommen oder über längere Zeit präsent sind.
- Rauchen
- Ungesunde Ernährung (z. B. rotes Fleisch, viel Salz, Fertiggerichte)
- Übergewicht und mangelnde Bewegung
- Stress, Belastung, psychische Erkrankungen
- Chronische Entzündungen
- Herz-Kreislauf-Erkrankungen (Diabetes, Bluthochdruck)
- Hohes Alter
- Männliches Geschlecht (Männer haben ein höheres kardiovaskuläres Risiko)
Folgen einer Arteriosklerose
Durch Arterienverkalkung kommt es sowohl zu einer Verengung der Blutgefäße als auch zu einem erhöhten Risiko für Blutgerinnsel. Die Verengung der Blutgefäße bewirkt eine verschlechterte Durchblutung von Körperteilen.
Besonders gefährlich ist die Entstehung einer koronaren Herzkrankheit (KHK). Dazu zählt die Angina pectoris, die auch als Brustenge oder Herzenge beschrieben wird. Diese Brustenge ist zunächst nur bei leichter Anstrengung spürbar, wird dann aber immer stärker und tritt schließlich auch bei Ruhe auf. Ursache ist eine Verengung der Gefäße, die das Herz mit Blut und Sauerstoff versorgen. Wenn das Herz nicht adäquat arbeiten kann, ist die Versorgung des gesamten Körpers eingeschränkt.
Auch das Gehirn oder die Beine können minderversorgt sein. Bei der sogenannten peripheren arteriellen Verschlusskrankheit kommt es zur Verengung der Blutgefäße in den Beinen, was das Gehen erschweren kann. Betroffene haben Schmerzen in den Beinen und müssen daher häufig stehen bleiben. Deshalb wird dieser Zustand auch als Schaufensterkrankheit bezeichnet.
Eine weitere Gefahr ist die Bildung von Blutgerinnseln, welche die Gefäße verstopfen können. Sie können unter anderem Schlaganfälle oder einen Herzinfarkt auslösen. Die Blutversorgung von Gehirn und herzversorgenden Blutgefäßen ist eingeschränkt, wodurch das Gewebe abstirbt.
Durch erhöhte Triglyceride im Blut kann es außerdem zu einer Entzündung der Bauchspeicheldrüse kommen.
Hohe Blutfettwerte senken
Bei hohen Blutfettwerten sollte zunächst an eine Lebensstiländerung gedacht werden. Durch ausgewogene Ernährung und regelmäßige körperliche Betätigung können die Blutfettwerte erheblich gesenkt werden. Zusätzlich gibt es sehr wirksame Medikamente, welche die Blutfettwerte senken können.
Erfahren Sie hier mehr über die Behandlung von hohen Blutfettwerten.
Bereits in der Altersgruppe der 30- bis 39-Jährigen haben mehr als 70 % der Männer und mehr als 60 % der Frauen erhöhte Cholesterinwerte.
Hohen Blutfettwerten vorbeugen
Eine wichtige und effiziente Maßnahme ist eine Veränderung des Lebensstils hin zu einer ausgewogenen Ernährung und körperlicher Betätigung. Bei vielem PatientInnen lassen sich die Blutfettwerte bereits durch diese nichtmedikamentösen Schritte normalisieren. Die Veränderungen sollten nachhaltig sein; Ziel sind ein normales Körpergewicht und eine gesunde Ernährung.
Wichtig ist zudem der Verzicht oder die Reduktion des Alkoholkonsums, denn Bier beispielsweise enthält sehr viele Kalorien in Form von Kohlenhydraten. Das Rauchen ist ein eigener Risikofaktor für die Entwicklung von Arteriosklerose und sollte auch aufgegeben werden, um Komplikationen zu vermeiden und die Risiken gering zu halten.
Tipps zu Hypercholesterinämie und Ernährung
Cholesterin aus der Nahrung macht nur 10 bis 20 Prozent des Blutcholesterins aus. Einen größeren Einfluss auf die Cholesterinspiegel haben mehrfach gesättigte Transfettsäuren und Zucker bzw. Kohlenhydrate. Deshalb sollten bei hohen Blutfettwerten u. a. folgende Lebensmittel gemieden werden:
Butter
Speck
Sahne
Fertigprodukte
Süßigkeiten
fette Käsesorten
Softdrinks
Eine gesunde und ausgewogene Ernährung enthält viel Gemüse und Obst, sowie Vollkornprodukte. Auch Nüsse, Hülsenfrüchte, Salat, mageres Fleisch, Fisch und Magermilchprodukte sind geeignet.
Hypercholesterinämie ist der Fachausdruck für hohe Cholesterinspiegel im Blut. Der erste Schritt um die Cholesterinwerte zu senken ist eine Lebensstiländerung. Das umfasst v. a. eine ausgewogene Ernährung mit wenig Fett, Fast Food und Süßigkeiten, sowie regelmäßige Bewegung. Falls dadurch die Cholesterinwerte nicht sinken können Medikamente helfen.
Hohe Cholesterinwerte können zu Arteriosklerose führen. Dabei lagert sich Cholesterin in den Gefäßen ab und verengt diese. Mögliche Folgen sind Blutgerinnsel, Schlaganfälle und Herzinfarkt, bis hin zum Tode. Deshalb sollte die Ursache der Hypercholesterinämie gefunden und behandelt werden.
Cholesterin aus der Nahrung macht nur etwa 10 bis 20 Prozent des Cholesterins im Blut aus. Weitaus mehr Einfluss haben gesättigte Fettsäuren und Kohlenhydrate in der Nahrung. Deshalb sind bei hohen Cholesterinwerten Lebensmittel wie Gemüse, Obst, Vollkornprodukte, Nüsse und mageres Fleisch empfehlenswert.
Cholesterin im Blut ist an Transportproteine gebunden, dazu zählen LDL (low density lipoprotein) und HDL (high density lipoprotein). LDL transportiert Cholesterin in Zellen und überschüssiges Cholesterin wird in Gefäßwänden eingelagert. Dies führt zu einer Verengung der Blutgefäße und somit zu koronaren Herzkrankheiten.
Ballantyne CM, Grundy SM, Oberman A, et al.: Hyperlipidemia: diagnostic and therapeutic perspectives. J Clin Endocrinol Metab 2000; 85: 2089-112.
Butowski PF, Winder AF: Usual care dietary practice, achievement and implications for medication in the management of hypercholesterolaemia. Data from the U.K. Lipid Clinics Programme. Eur Heart J 1998; 19: 1328-33.
Catapano AL, Graham I, De Backer G, et al.: 2016 ESC/EAS Guidelines for the Management of Dyslipidaemias. Eur Heart J 2016; 37: 2999-3058.
Chou R, Dana T, Blazina I, Daeges M, Jeanne TL. Statins for Prevention of Cardiovascular Disease in Adults: Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA 2016; 316: 2008-24.
Faxon DP, Fuster V, Libby P, et al.: Atherosclerotic Vascular Disease Conference: Writing Group III: pathophysiology. Circulation 2004; 109: 2617-25.
Jenkins DJ, Kendall CW, Marchie A, et al:. Effects of a dietary portfolio of cholesterol-lowering foods vs lovastatin on serum lipids and C-reactive protein. JAMA 2003; 290: 502-10.
Libby P, Ridker PM, Hansson GK: Progress and challenges in translating the biology of atherosclerosis. Nature 2011; 473: 317-25.
Lloyd-Jones DM, Morris PB, Ballantyne CM, et al.: 2017 Focused Update of the 2016 ACC Expert Consensus Decision Pathway on the Role of Non-Statin Therapies for LDL-Cholesterol Lowering in the Management of Atherosclerotic Cardiovascular Disease Risk: A Report of the American College of Cardiology Task Force on Expert Consensus Decision Pathways. J Am Coll Cardiol 2017; 70: 1785-822.
Mihaylova B, Emberson J, Blackwell L, et al.: The effects of lowering LDL cholesterol with statin therapy in people at low risk of vascular disease: meta-analysis of individual data from 27 randomised trials. Lancet 2012; 380: 581-90.
Ray KK, Seshasai SR, Erqou S, et al.: Statins and all-cause mortality in high-risk primary prevention: a meta-analysis of 11 randomized controlled trials involving 65,229 participants. Arch Intern Med 2010; 170: 1024-31.
Silverman MG, Ference BA, Im K, et al.: Association Between Lowering LDL-C and Cardiovascular Risk Reduction Among Different Therapeutic Interventions: A Systematic Review and Meta-analysis. JAMA 2016; 316: 1289-97.
Stamler J, Wentworth D, Neaton JD: Is relationship between serum cholesterol and risk of premature death from coronary heart disease continuous and graded? Findings in 356,222 primary screenees of the Multiple Risk Factor Intervention Trial (MRFIT). JAMA 1986; 256: 2823-8.
Wallis EJ, Ramsay LE, Ul Haq I, et al.: Coronary and cardiovascular risk estimation for primary prevention: validation of a new Sheffield table in the 1995 Scottish health survey population. BMJ 2000; 320: 671-6.