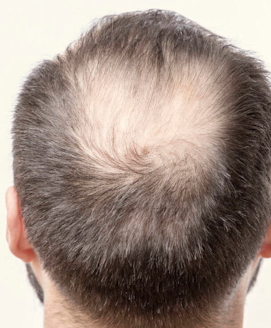
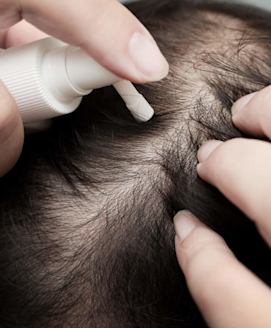
In der Medizin wird der Vorgang des Haarausfalls als Effluvium bezeichnet, während der Begriff Alopezie den Zustand der Haarlosigkeit beschreibt.
Haarausfall ist für viele Frauen ein heikles Thema, das mit Unsicherheiten und Scham besetzt ist. Die häufigste Ursache des Haarausfalls bei Frauen ist, wie bei Männern, eine erblich bedingte Alopezie. Diese führt bei Frauen zu Haarausfall, der oft in der Scheitelgegend beginnt und von dort aus fortschreitet. Beim diffusen Haarausfall werden die Haare am ganzen Kopf gleichmäßig dünner, der Haarausfall konzentriert sich also nicht auf eine bestimmte Stelle. Bei Männern ist hingegen oft der Stirnansatz zuerst betroffen, der Haarausfall verläuft lokalisierter.
- Haarausfall bei Frauen kann erblich, krankheitsbedingt oder eine Folge von Eisenmangel oder bestimmten Medikamenten sein
- Der Haarausfall kann mit Medikamenten behandelt werden
- Bei Autoimmunerkrankungen oder Infektionen führt eine Behandlung dieser Erkrankungen meist auch zum Abklingen des Haarausfalls
Warum kommt es zum Haarausfall bei Frauen?
Erblich bedingte Alopezie wird durch die erhöhte Empfindlichkeit der Haarwurzeln gegenüber männlichen Sexualhormonen, den Androgenen, verursacht. Sie heißt daher auch androgenetische Alopezie. Nicht nur Männer, auch Frauen produzieren Androgene. Diese werden anschließend von dem Enzym Aromatase in weibliche Sexualhormone (Östrogene) umgewandelt.
Erblich bedingt kommt es bei manchen Frauen zu einer verminderten Umwandlung. Dadurch steigt die Konzentration der Androgene und es entfällt zusätzlich die haarwuchsfördernde Wirkung der Östrogene.

Haarausfall durch hormonelle Störungen und Schwankungen
Studien zufolge leiden bis zu 12 Prozent der Frauen in Deutschland am sogenannten polyzystischen Ovarialsyndrom (PCOS). Beim PCOS setzen die Eierstöcke vermehrt Androgen-Vorstufen frei. Mögliche Symptome von PCOS sind:
Zyklusstörungen
Gewichtszunahme
Unreine Haut
Vermehrte Behaarung vom männlichen Verteilungstyp (Hirsutismus)
Alopezie
Zysten an den Eierstöcken
Auch in den Wechseljahren sinkt der Östrogenspiegel, was sich als vermehrter Haarausfall bemerkbar machen kann. Während einer Schwangerschaft hingegen produziert der weibliche Körper vermehrt Östrogene. Viele Frauen erfreuen sich daher während dieser Zeit vollerer, glänzenderer Haare. Nach der Entbindung sinkt der Östrogenspiegel abrupt ab, so dass es im Anschluss daran zu Haarausfall kommen kann. Dies wird dann als postpartale Alopezie bezeichnet.
Auch die Einnahme der Antibabypille oder deren Absetzen kann zu einem Ungleichgewicht des Hormonhaushalts und vorübergehend zu dadurch bedingtem Haarausfall führen.
Andere Ursachen
Neben den erwähnten hormonellen Störungen gibt es viele weitere Ursachen für Haarausfall bei Frauen. Dazu zählen:
Eisenmangel
Verschiedene Medikamente
Stoffwechselerkrankungen wie eine Schilddrüsenunterfunktion oder ein Diabetes mellitus
Kreisrunder Haarausfall bei Frauen
Eine weitere charakteristische Form des Haarausfalls ist der kreisrunde Haarausfall, der fachsprachlich Alopecia areata genannt wird. Auch diese Art des Haarausfalls betrifft sowohl Männer als auch Frauen. In seltenen Fällen ist nicht nur das Kopfhaar, sondern die Behaarung des gesamten Körpers betroffen. MedizinerInnen sprechen dann von einer Alopecia areata universalis.

Es wird vermutet, dass eine Autoimmunreaktion für diese nicht vernarbende Form des Haarausfalls verantwortlich ist. Körpereigene Antikörper greifen die Haarfollikel an, wodurch die Haare abbrechen und kreisrunde kahle Stellen auf der Kopfhaut entstehen.
Auch chronische Autoimmun-Erkrankungen können zu Haarausfall führen, dabei sind Frauen von dieser Art des Haarausfalls häufiger betroffen als Männer. Chronische Autoimmun-Erkrankungen gehen oft mit einer Zerstörung der Haarwurzeln und Vernarbung der Kopfhaut einher. Sie lassen sich in späten Stadien nur noch sehr schwer behandeln – ein früher Behandlungsbeginn ist deshalb essentiell. Beispiele für chronische Autoimmun-Erkrankungen, die zu Haarausfall führen können, sind:
Systemischer Lupus Erythematodus sowie Hautlupus (chronisch cutaner Lupus erythematodes CCLE)
Knötchenflechte (Lichen ruber follicularis)
Schuppenflechte der Kopfhaut (Psoriasis capitis)
Weiterhin können Infektionen der Kopfhaut mit Bakterien oder Pilzen einen vernarbenden Verlauf nehmen.
Haarausfall bei Frauen behandeln
Zur Therapie des erblichen Haarausfalls werden Medikamente mit dem Wirkstoff Minoxidil eingesetzt, das in Form einer Tinktur auf die Kopfhaut aufgetragen wird. Es wird angenommen, dass Minoxidil die Durchblutung der Kopfhaut fördert und so für eine bessere Versorgung der Haarwurzeln mit Sauerstoff und Nährstoffen sorgt.
Um die Wirkung der männlichen Sexualhormone an den Haarwurzeln zu hemmen, können sogenannte Antiandrogene verwendet werden. Sie wirken der erblich bedingten Überempfindlichkeit der Haarwurzeln entgegen, indem sie die Umwandlung von Testosteron in die aktive Form des Dihydrotestosterons hemmen.
- Kreisrunder Haarausfall (Alopecia areata) ist gutartig und muss nicht zwangsläufig behandelt werden. Bei kleinen Herden ist eine spontane Verbesserung möglich.
- Medikamentös wird zunächst mit Glukokortikoiden in Form von Tabletten oder Cremes behandelt.
- Bei ausbleibender Besserung können Medikamente mit den Wirkstoffen Dithranol und Diphencypron eingesetzt werden. Sie richten die Aufmerksamkeit des Immunsystems auf einen neuen Stimulus, indem sie eine lokale Reizung der Kopfhaut verursachen.
- In der Hautheilkunde wird zudem die sogenannte Photochemotherapie genutzt, welche die Anwendung von Cremes mit einer UV-Licht-Bestrahlung der Kopfhaut kombiniert.
Behandlung anderer Ursachen
Für die Behandlung des Haarausfalls im Rahmen chronischer Autoimmunerkrankungen verschreiben Ärzte in Abhängigkeit von der jeweiligen Grunderkrankung eine Vielzahl von Medikamenten, die das Immunsystem unterdrücken. Bakterielle und Pilz-Infektionen werden mit Hilfe von Antibiotika und Antimykotika (Anti-Pilz-Medikamente) therapiert.
Quellen
Mayser P, Nenoff P, Reinel D, et al.: S1-Leitlinie Tinea capitis. Journal der Deutschen Dermatologischen Gesellschaft 2020; 18:161–80.
Moll I (2010) In: Allgemeine Dermatologie. 7. Auflage. Duale Reihe. Thieme Verlag, Stuttgart.
Schöfl C, Schill T, Geisthövel F, Brabant G: Polyzystisches Ovarialsyndrom und Insulinresistenz. Deutsches Ärzteblatt 2004; 101: A346–51.
Sterry W. In: Kurzlehrbuch Dermatologie. 1. Auflage. 2011. Thieme Verlag, Stuttgart.