
Statistisch betrachtet erkrankt etwa 1 von 5 Menschen in seinem Leben an einer Depression.
Antidepressiva sind Medikamente, die in erster Linie zur Behandlung von Depressionen eingesetzt werden. Sie sind für leichte depressive Episoden nicht als Erstbehandlung, sondern erst ab mittelgradigen depressiven Episoden empfohlen. Aufgrund der stimmungsaufhellenden und angstlösenden Wirkung können sie auch bei Angststörungen eingesetzt werden und finden auch noch bei weiteren Krankheitsbildern Anwendung.
Auf einen Blick
- Antidepressiva sind Psychopharmaka, die zur Behandlung von Depressionen und anderen Krankheitsbildern genutzt werden.
- Antidepressiva haben verschiedene Wirkungsarten und können unterschiedlich eingesetzt werden.
- Sie haben vor allem eine stimmungsaufhellende Wirkung und teilweise eine antriebssteigernde Komponente.
- In der Regel werden Antidepressiva bei der Behandlung von Depressionen für mindestens ein halbes Jahr eingesetzt.
Wogegen werden Antidepressiva angewendet?
Antidepressiva finden Einsatz bei der Therapie psychischer Erkrankungen, wie z. B.:
Phobische Erkrankungen
Generalisierte Angststörung
Panikstörung
Zwangsstörungen
Posttraumatische Belastungsstörung
Bulimia nervosa (Bulimie)
Belastungsinkontinenz bei Frauen
Prophylaxe chronischer Spannungskopfschmerzen
Wie wirken Antidepressiva?
Das Risiko, im Laufe des Lebens an einer Depression zu erkranken, liegt bei 16 bis 20 Prozent (sogenannte Lebenszeitprävalenz), d. h. jeder fünfte wird im Laufe seines Lebens einmal eine Depression erleiden. Daher zählen Antidepressiva zu den am häufigsten eingesetzten Medikamentengruppen. In der Behandlung der Depression stellen sie neben der Psychotherapie eine wichtige Säule dar.
Die Neurotransmitter Noradrenalin und Serotonin
Heutzutage wird bei der Depression von der sogenannten Monoamin-Hypothese ausgegangen. Diese Hypothese besagt, dass ein relativer Mangel an Monoaminen die depressive Symptomatik auslöst. Das Wort Monoamine bezieht sich auf die chemische Struktur und umfasst in dieser Hypothese die Botenstoffe Noradrenalin und Serotonin. Diese Hypothese beruht überwiegend darauf, dass Substanzen, die die Verfügbarkeit von Noradrenalin und Serotonin im Gehirn erhöhen, eine depressive Symptomatik verbessern. Antidepressiva erhöhen über verschiedene Angriffspunkte die Verfügbarkeit dieser Botenstoffe und entfalten so ihre depressionslösende Wirkung.
Synapsen sind Umschaltstellen zwischen zwei Nervenzellen oder einer Nervenzelle und einem Zielorgan. Sie bestehen aus einer Prä- und Postsynapse, zwischen denen der synaptische Spalt liegt. Wenn ein Signal über einen Nerv kommt, werden Botenstoffe (auch Neurotransmitter genannt) aus der Präsynapse in den synaptischen Spalt ausgeschüttet. Dort können sie nun an Rezeptoren der postsynaptischen (Nerven-)Zelle binden und so das Signal weiterleiten.
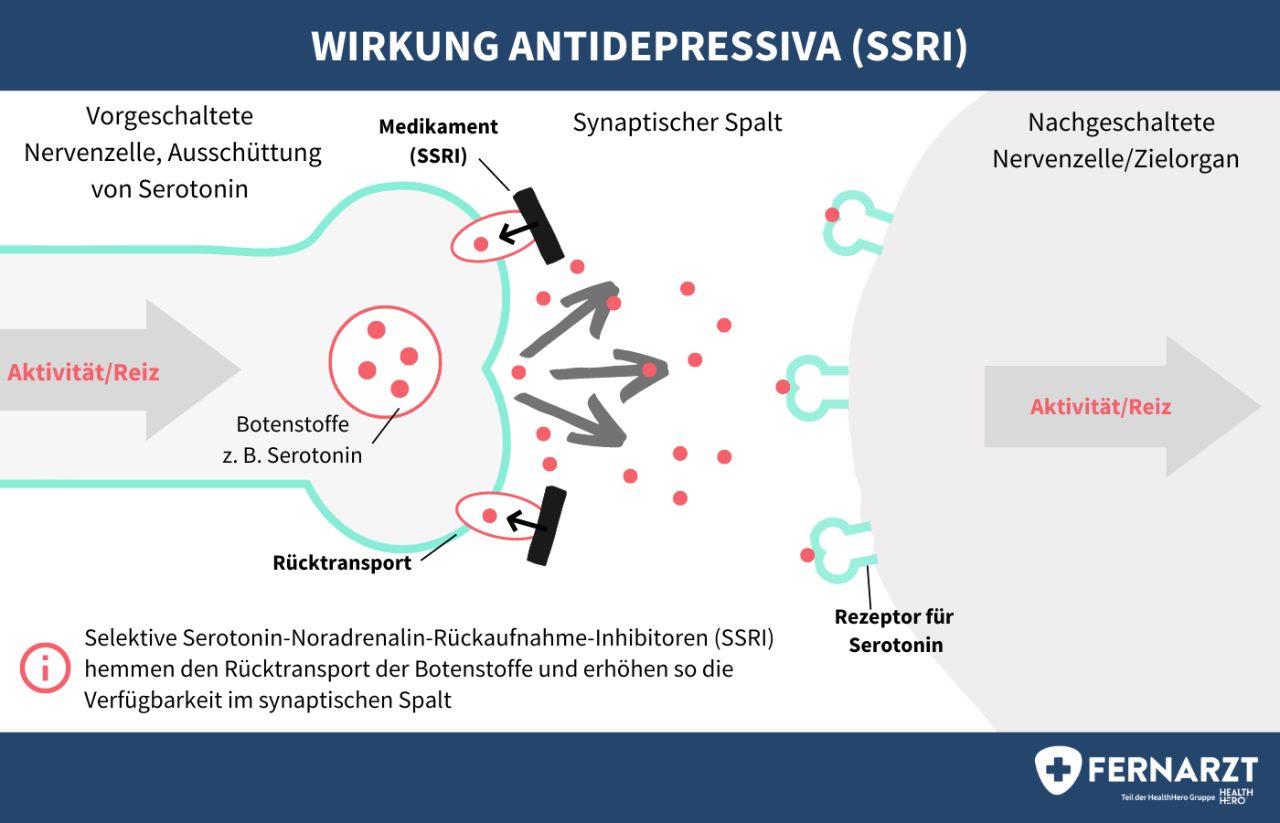
Bei einer Depression ist diese Signalweiterleitung durch bestimmte Botenstoffen gestört. Neurotransmitter, im Fall der Depressionen Noradrenalin und Serotonin, werden in die Präsynapse zurücktransportiert und somit wird das Signal nicht oder nur schwach and die postsynaptische Zelle weitergeleitet. Weiterhin gibt es ein Enzym (Monoaminooxidase, MAO), welches die Botenstoffe abbaut und so deren Verfügbarkeit im synaptischen Spalt reduziert.
Welche Antidepressiva gibt es?
Je nach Wirkstoffklasse greifen Antidepressiva an verschiedenen Stellen dieses Ablaufs ein.
Dadurch wird die Verfügbarkeit von Serotonin und Noradrenalin im synaptischen Spalt erhöht. Die Steigerung des Serotonin-Spiegels bedingt überwiegend die stimmungsaufhellende Wirkung, während die Steigerung des Noradrenalin-Spiegels überwiegend für die antriebssteigernde Wirkung verantwortlich ist.
Je nach Wirkort teilt man Antidepressiva in verschiedene Kategorien ein. Bei allen Wirkstoffen ist jedoch gleich, dass sie die Konzentration für die Krankheit relevanten Botenstoffe im Gehirn beeinflussen. Im Folgenden werden die unterschiedlichen Klassen beschrieben. Während früher vor allem die sogenannten trizyklischen Antidepressiva (TZA) im Mittelpunkt der Therapie standen, haben sich im letzten Jahrzehnt weitere Wirkstoffklassen, darunter die sogenannten selektiven Serotonin-Wiederaufnahme-Hemmer (SSRI), etabliert.
Trizyklische Antidepressiva
Trizyklische Antidepressiva sind nicht-selektive Monoamin-Rückaufnahme-Inhibitoren. Diese Wirkstoffe hemmen die Wiederaufnahme von Serotonin und Noradrenalin, blockieren jedoch auch weitere Rezeptoren und Transporter, was vielfältige Nebenwirkungen ausgelöst.
Trizyklische Antidepressiva wurden in den 1950er-Jahren als erste Antidepressiva eingeführt. Sie wirken stimmungsaufhellend und je nach Substanz entweder antriebssteigernd oder sedierend. Sie werden heute aufgrund ihres Potenzials für Nebenwirkungen zurückhaltender eingesetzt und gelten nicht mehr als Mittel erster Wahl zur Behandlung einer Depression. Besonders bei älteren Personen muss eine Gabe von diesen Wirkstoffen daher individuell abgewogen werden.
SSNRI
Selektive Serotonin-Noradrenalin-Rückaufnahme-Inhibitoren (SSNRI) wirken auf die beiden Neurotransmitter Serotonin und Noradrenalin. Die Wirkung beruht auf der Hemmung der Rückaufnahme der Botenstoffe in die Präsynapse. Dadurch wird die Konzentration von Serotonin und Noradrenalin im synaptischen Spalt erhöht. SSNRI wirken stimmungsaufhellend und leicht antriebssteigernd.
MAO-Hemmer
Monoaminooxidase(MOA)-Hemmer erhöhen die Verfügbarkeit von Serotonin und Noradrenalin im Gehirn, indem sie ein Enzym, die Monoaminooxidase (MOA), blockieren. Die MOA ist normalerweise für den Abbau der Botenstoffe zuständig. Wird diese MOA nun blockiert, so werden die Botenstoffe nicht abgebaut, folglich ist deren Konzentration im synaptischen Spalt höher
Es gibt Antidepressiva, die MOA reversibel oder irreversibel hemmen. Sie wirken u. a. stimmungsaufhellend und antriebssteigernd. Die irreversible MAO-Hemmung kann zu starken Nebenwirkungen führen und wird nur bei stark antriebsgeminderten Depressionen angewandt, wenn andere Medikamente keine Wirkung zeigen.
Natürliche Antidepressiva ohne Rezept
Bei der Behandlung leichter bis mittelschwerer Depressionen ist Johanniskraut ein mögliches Antidepressivum. Als Phytotherapeutikum hat es eine pflanzliche Basis und enthält keine synthetischen Stoffe. Es gibt unterschiedliche Zubereitung mit verschiedenen Wirkstärken, die bei der Therapieplanung berücksichtigt werden sollten. Wechselwirkungen mit anderen Medikamenten sind wie bei anderen Antidepressiva auch bei Johanniskrautpräparaten zu beachten.
Weitere Antidepressiva
Es gibt noch weitere Antidepressiva, die überwiegend selektiv die Signalübertragung durch Serotonin und/oder Noradrenalin beeinflussen. Sie weisen ein anderes Spektrum an Nebenwirkungen auf. Es gibt auch noch einen selektiven Serotonin-Dopamin-Wiederaufnahmehemmer, der allerdings als Mittel zweiter Wahl gilt. Auch Melatonin-Analoga finden Anwendung als Antidepressiva. Sie helfen bei Schlafstörungen und erhöhen indirekt den Noradrenalin- und Dopaminspiegel. Aufgrund möglicher Leberschäden müssen regelmäßige Kontrollen erfolgen.
Wie lange muss man Antidepressiva nehmen?
Antidepressiva beginnen – je nach Wirkstoffgruppe – im Durchschnitt zwischen 8 und 21 Tage nach Beginn der Einnahme zu wirken. Das jeweilige Antidepressivum wird mit einer Anfangsdosis begonnen und je nach Ansprechen aufdosiert. Bei 70 Prozent aller gebesserten Patienten tritt die Wirkung innerhalb der ersten zwei Wochen auf, vorausgesetzt die Dosis ist adäquat. Tritt spätestens vier Wochen nach Erreichen der Standarddosierung keine Besserung ein, sollte die Behandlung modifiziert werden. Wenn PatientInnen auf die Therapie nicht oder nicht ausreichend ansprechen, kann der Serumspiegel des Medikamentes im Blut bestimmt werden. Dies gibt Aufschluss darüber, ob der Körper das Medikament möglicherweise zu schnell abbaut. Anschließend kann man die Dosis anpassen, eine Wirkungsverstärkung durch weitere Medikamente oder den Wechsel auf ein anderes Präparat in Erwägung ziehen.
Nach einer erfolgreichen Akuttherapie von 1 bis 2 Monaten schließt sich die Erhaltungstherapie über 4 bis 9 Monate an. Dann kann das Antidepressivum schrittweise über 4 Wochen reduziert werden. Wenn PatientInnen zu schweren und wiederkehrenden depressiven Episoden neigen, kann auch eine dauerhafte und jahrelange Behandlung mit Antidepressiva zur Prophylaxe von Rückfällen angewendet werden.
Eine medikamentöse Therapie verspricht den besten Erfolg, wenn sie auf einer vertrauensvollen Beziehung zwischen den Betroffenen und den behandelnden ÄrztInnen aufbaut. Die aktive Mitarbeit der PatientInnen bezüglich der regelmäßigen und korrekt dosierten Einnahme der verordneten Arzneimittel sowie der Kontrolle der Therapie und möglicher Nebenwirkungen ist sehr wichtig. Die Behandlung kann daran scheitern, dass ein vorgeschlagener Therapieplan nicht eingehalten wird. Deshalb sollten Therapieziele und -plan von den PatientInnen und ÄrztInnen gemeinsam erarbeitet werden.
Auch wenn sich die depressive Symptomatik nach einiger Zeit gebessert hat und so die Einnahme der Medikamente als nicht mehr notwendig erachtet wird, sollte eine Änderung der Therapie nur nach Rücksprache mit den behandelnden ÄrztInnen erfolgen. Das frühzeitige Absetzen der Medikamente erhöht die Gefahr für das Wiederauftreten einer Depression.
Nebenwirkungen von Antidepressiva
Die Nebenwirkungen von Antidepressiva unterscheiden sich je nach Wirkstoff und Präparat. Zudem reagieren PatientInnen auf die Antidepressiva unterschiedlich. Einige Personen merken überhaupt keine Nebenwirkungen oder nur am Anfang der Einnahme. Andere leiden dagegen unter Nebenwirkungen, die auf Dauer sehr einschränkend sind. In diesen Fällen kann eine Überprüfung der Dosis oder die Umstellung auf ein anderes Antidepressivum sinnvoll sein.
Mögliche Nebenwirkungen von Antidepressiva
- Übelkeit
- Gewichtszunahme
- Verdauungsprobleme
- Schläfrigkeit
- Störungen der Sexualfunktion
- Mundtrockenheit
- Entzugssymptomatik bei plötzlichem Absetzen
Bei Trizyklischen Antidepressiva können weiterhin als Nebenwirkungen ein beschleunigter Puls, Herzrhythmusstörungen oder Krampfanfälle auftreten. Sie haben eine geringe therapeutische Breite, d. h. die Gefahr einer Überdosierung besteht. Bei PatientInnen mit Demenz sollte auf diese Medikamentengruppe verzichtet werden, da diese Medikamente die demente Symptomatik verschlimmern können. Bei Selektive Serotonin-Rückaufnahme-Inhibitoren (SSRI) stehen neben den oben aufgelisteten Nebenwirkungen gastrointestinale Nebenwirkungen wie Übelkeit, Erbrechen und Durchfall sowie Unruhe und Schlafstörungen im Vordergrund. Auch Kopfschmerzen sind möglich. Irreversible MAO-Hemmern erfordern eine konsequente tyraminarme Diät, da der Abbau von Tyramin durch MAO-Hemmer blockiert wird und so möglicherweise lebensbedrohliche Blutdruckkrisen nach sich ziehen kann. Tyramin findet sich beispielsweise vermehrt in Käse und Rotwein und allgemein in eingelegten, fermentierten, gepökelten und anders haltbar gemachten Lebensmitteln. Eine Kombination mit SSRI, SSNRI und bestimmten TZA ist kontraindiziert.
Wer sollte keine Antidepressiva nehmen?
Besonders bei älteren Menschen, die an einer Depression leiden, müssen bei der Behandlung dieser Episoden bestehende Grunderkrankungen (z. B. COPD oder koronare Herzerkrankung) mit einbezogen werden. Das Nebenwirkungsprofil und die Verträglichkeit müssen noch stärker beachtet werden. Des Weiteren ist der Abbau von Medikamenten bei älteren Menschen verändert und auch mögliche Wechselwirkungen mit anderen Medikamenten müssen beachtet werden.
Schwangere Frauen sollten die Einnahme von Antidepressiva unbedingt ärztlich abklären. Antidepressiva unterstehen wie viele Medikamente in der Schwangerschaft aufgrund möglicher Einwirkungen auf das ungeborene Kind einer sehr strengen Indikationsstellung.
Gibt es Antidepressiva rezeptfrei?
Antidepressiva sind Medikamente mit teils schweren Nebenwirkungen. Eine Therapie mit Antidepressiva sollte immer engmaschig ärztlich betreut werden. Deshalb sind Antidepressiva in Deutschland verschreibungspflichtig, also nur gegen Vorlage eines Rezeptes in Apotheken erhältlich. Pflanzliche Alternativen, wie etwa Präparate mit Johanniskraut, können dagegen rezeptfrei erworben werden. Dabei muss unbedingt beachtet werden, dass es bei der Einnahme von Johanniskraut zu Wechselwirkungen mit Medikamenten kommen kann. Beispielsweise kann die empfängnisverhütende Wirkung der Antibabypille herabgesetzt werden.
Antidepressiva. AMBOSS. 2022. https://www.amboss.com/de/wissen/Antidepressiva (zugegriffen 19. Januar 2023)
Balling U, Groß J, Franzek E, et al.: Neurotransmitter-Wiederaufnahmemechanismen (Neurotransporter) und affektive Erkrankungen: Primärstruktur und genomische Organisation. In: Möller H-J, Müller-Spahn F, Kurtz G (Hrsg.): Aktuelle Perspektiven der Biologischen Psychiatrie Vienna: Springer 1996; 135–42.
Böhm S: Antidepressiva und Stimmungsstabilisatoren. In: Freissmuth M, Offermanns S, Böhm S (Hrsg.): Pharmakologie & Toxikologie: Von den molekularen Grundlagen zur Pharmakotherapie Berlin, Heidelberg: Springer 2012; 283–94.
Deutsche Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (DGPPN): S3-Leitlinie „Unipolare Depression - Nationale VersorgungsLeitlinie“ Langfassung. AWMF-Register Nr. nvl-005. 2015.
Frazer A: Antidepressants. J ClinPsychiatry 1997; 58 Suppl 6: 9–25.
Lüllmann H, Mohr K, Hein L: Pharmakologie und Toxikologie: Arzneimittelwirkungen verstehen - Medikamente gezielt einsetzen. 17. Aufl. Stuttgart: Thieme 2010.
Maucher IV: Antidepressiva. Gelbe Liste Online. 2022. https://www.gelbe-liste.de/wirkstoffgruppen/antidepressiva (zugegriffen 19. Januar 2023)
Maucher IV: Serotonin-Noradrenalin-Wiederaufnahme-Inhibitoren (SNRI). Gelbe Liste Online. 2022. https://www.gelbe-liste.de/wirkstoffgruppen/snri (zugegriffen 19. Januar 2023)
Nervengewebe, Synapsen und Transmitter. AMBOSS. 2022. https://www.amboss.com/de/wissen/nervengewebe-synapsen-und-transmitter (zugegriffen 19. Januar 2023)
Rudorfer MV, Potter WZ: Antidepressants. A comparative review of the clinical pharmacology and therapeutic use of the „newer“ versus the „older“ drugs. Drugs 1989; 37: 713–38.







