Auf einen Blick
- Hautpilz ist eine durch Fadenpilze hervorgerufene Pilzerkrankung der Haut, Haare und Nägel.
- Es gibt verschiedene Wege der Übertragung für Hautpilz.
- Bei Hautpilz sollte immer eine medizinische Behandlung eingeleitet werden.
Was ist Hautpilz?
Durch Pilze ausgelöste Krankheiten nennt man Mykosen. Dabei sind die meisten Pilze fakultativ pathogen, d. h. um eine Erkrankung auszulösen benötigt es einer gestörten Schutzfunktion der Hautbarriere oder eines geschwächten Immunsystems. Für den sogenannten “Hautpilz” (Tinea, Dermatomykose) sind überwiegend Dermatophyten verantwortlich.
Es gibt drei relevante Gruppen von Pilzen, die beim Menschen Krankheiten verursachen können:
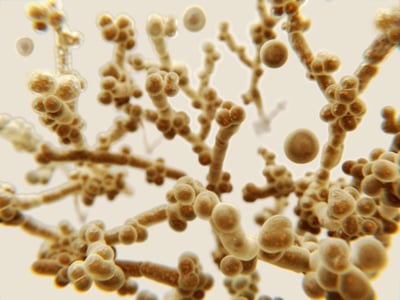
Dermatophyten (Fadenpilze) befallen ausschließlich Haare, Haut und Nägel
Hefen (Sprosspilze) besiedeln bevorzugt Schleimhäute und Hautfalten
Schimmelpilze können in seltenen Fällen zu systemischen Erkrankungen führen
Infektionen durch Dermatophyten und Übertragungswege
Dermatophyten besitzen ein Enzym, das sich Keratinase nennt. Es baut Keratin ab, welches den Hauptbestandteil von menschlichem Haar und Nägeln ausmacht und von dem sich die Dermatophyten ernähren. Dies erklärt, warum Dermatophyten nur diese Bereiche befallen. Infektionen der Haut, Haare und Nägel, die durch Dermatophyten ausgelöst werden, werden als Tinea bezeichnet. Die klinischen Formen werden nach Lokalisation sowie nach Tiefe des Befalls eingeteilt.
Hautpilz: Einteilung nach Eindringtiefe
Pilzerkrankungen der Haut werden in eine Tinea superficialis, eine oberflächliche Form, sowie eine Tinea profunda, eine tiefe Form, unterschieden.
Tinea superficialis
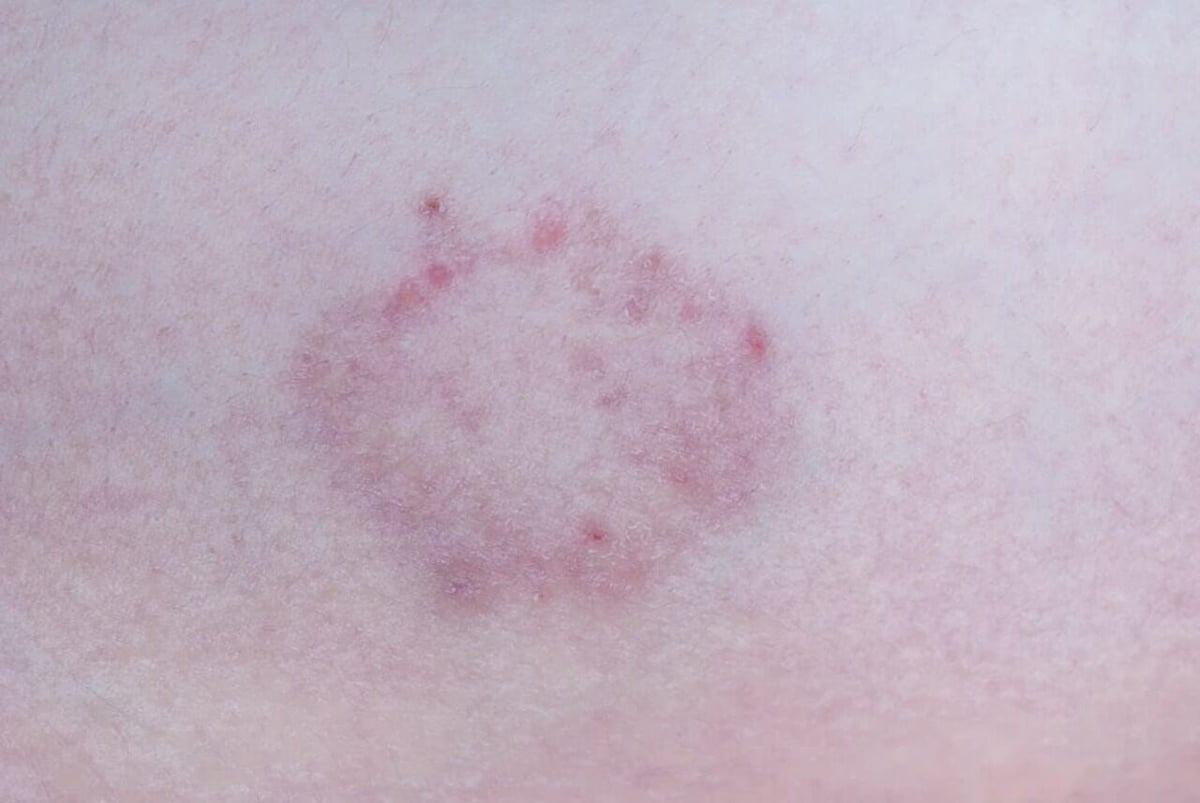
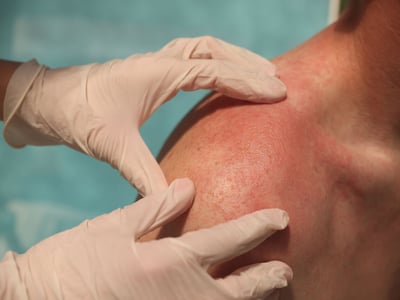
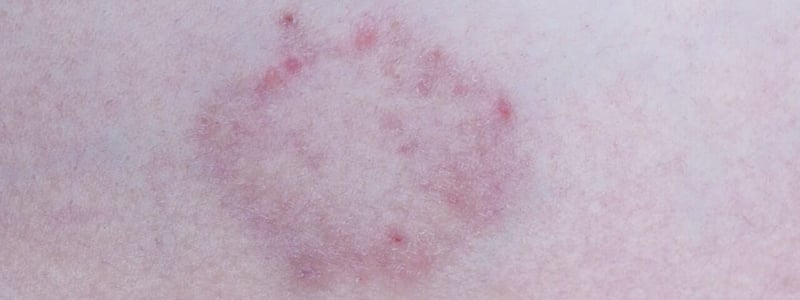
Bei der häufigen Tinea superficialis (oberflächlicher Befall) ist die Hornschicht der Haut betroffen. Sie zeigt sich durch rötliche Herde, die vor allem am Rand schuppen und mit starkem Juckreiz einhergehen
Tinea profunda
Diese meist intensivere Entzündung wird dadurch hervorgerufen, dass Dermatophyten entlang des Haarfollikels in die Tiefe eindringen. Die Tinea profunda tritt besonders im behaarten Hautbereich auf.
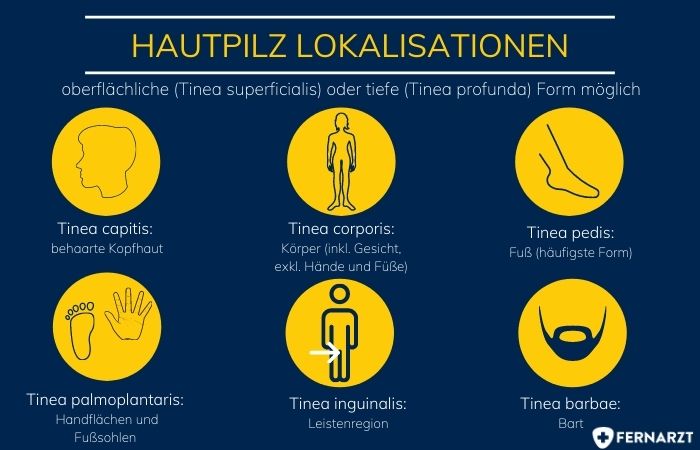
Hautpilz: Einteilung nach Lokalisation
Eine Tinea kann überall am Körper auftreten. Es gibt Lokalisationen, die bevorzugt befallen werden.
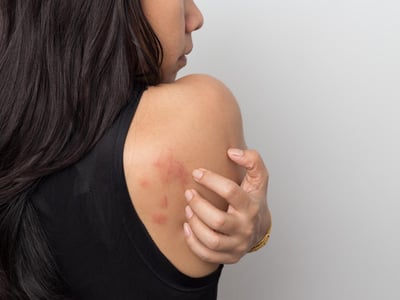
Die Ringelflechte, auch Tinea corporis genannt, bezeichnet eine Dermatophytose der behaarten Haut. Übertragungswege sind vom Tier auf den Menschen, besonders durch Kaninchen, Katzen, Meerschweinchen, Pferde und Hunde. Die Übertragung von Mensch zu Mensch ist auch möglich. Die Tinea corporis schließt das Gesicht ein und die Hand- und Fußinnenflächen und -rücken sowie den behaarten Kopf aus. Kontaktstellen an Armen und Oberkörpern, die Leisten- sowie die Gesäßregion sind bevorzugt betroffen. Prinzipiell ist der Befall überall am Körper möglich. Eine Ringelflechte äußert sich durch mehrere rötliche Hauterscheinungen, die am Rand Pusteln sowie eine Schuppung aufweisen. Die Herde sind oft heller im Zentrum. Im Verlauf laufen diese Herde zusammen und bilden großflächige Figuren aus. Diese Symptomatik wird von einem ausgeprägten Juckreiz begleitet. Ein ausgedehnter Befall deutet in der Regel auf ein geschwächtes Immunsystem hin. Eine mögliche Differentialdiagnose ist die Schuppenflechte.
Diese Pilzerkrankung tritt überwiegend bei Kindern auf und betrifft den behaarten Kopf. Augenbrauen und Wimpern können auch involviert sein. Wie oben beschrieben gibt es eine Unterscheidung in eine oberflächliche (Tinea capitis superficialis) und tiefe Form (Tinea capitis profunda). Eine wichtige Unterscheidung zum seborrhoischen Ekzem ist, dass bei der Tinea capitis die befallenen Haare leicht entfernt werden können.
Der oberflächliche Befall der Kopfhaut beschränkt sich auf die oberen Anteile des Haarfollikels. Meist werden die Erreger vom Tier auf den Menschen übertragen, besonders von Meerschweinchen und Katzen. Der Befall äußert sich durch runde, münzgroße, klein schuppende Herde mit abgebrochenen Haaren. Es ergibt sich das Bild einer “gemähten Wiese”. Die Heilung ist narbenlos.
Die Übertragung bei der tiefen Form findet vom Tier auf den Menschen statt, insbesondere von Rindern. Beim tiefen Befall der behaarten Kopfhaut dringen die Erreger bis in die keratogenen Zonen des Haarschaftes ein. Es entstehen runde, haarlose Herde. Als Komplikation kann ein sogenanntes Kerion auftreten. Ein Kerion ist eine große, entzündliche Kopfhautmasse, die als schwere entzündlichen Reaktion auf die Dermatophyten entsteht. Es kann mit einer lokalen Rötung, regionaler Lymphknotenschwellung, Fieber und Schwäche einhergehen und als vernarbender Haarausfall abheilen.
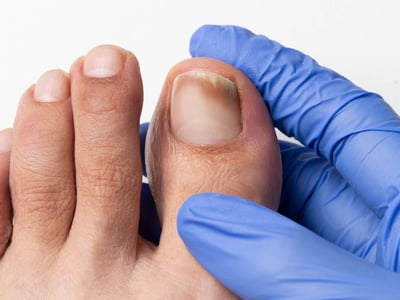
Die Tinea palmoplantaris beschreibt einen Befall der Handinnenflächen und Fußsohlen. Es handelt sich um eine chronische Erkrankung und äußert sich durch Verdickung und Schuppung. An den Rändern können entzündliche, juckende Schübe auftreten. Charakteristisch ist der Befall einer Handinnenfläche und beider Fußsohlen. Die andere Handfläche ist oft im Verlauf mitbetroffen. Der Befall der Handflächen entsteht häufig durch eine bereits bestehende Pilzerkrankung der Fußsohlen oder -nägel.
Bei der Tinea inguinalis ist die Leistenregion von Dermatophyten befallen. Sie stellt eine Form der Tinea coporis dar. Risikofaktor ist eine feuchte Umgebung, z.B. durch enge Kleidung, Übergewicht mit Dauerkontakt der Hautfalten). Männer sind häufiger betroffen als Frauen, da der Hodensack und Oberschenkel eng aneinander liegen und so ein gutes MIlieu für Pilze bieten. Bei der Ringelflechte der Leiste entsteht ein juckender, ringförmiger Herd, der sich von der Leistenbeuge über die angrenzende Oberschenkelinnenseite ausdehnt. Die Infektion kann auf beiden Seiten gleichzeitig auftreten. Die Übertragung geschieht häufig durch einen bestehenden Nagel- oder Fußpilz. Die Erreger können von dort immer wieder in die Leistenregion übertragen werden und Rezidive auslösen.
Im Bereich des Bartes tritt bevorzugt die tiefe Form der Tinea auf. Es kommt zur Bildung von Pusteln und entzündlichen Infiltraten. Auch hier kann ein Kerion auftreten, das zu vernarbendem Haarausfall führen kann.
Diagnostik von Pilzerkrankungen der Haut
Tinea Erkrankungen bieten vielfältige und oft nicht eindeutige Erscheinungsbilder. Die Frage nach Kontakt zu Tieren bei Verdacht auf eine Dermatophyteninfektion ist wichtig, um mögliche Übertragungswege zu eruieren.
Die Diagnose einer Tinea wird vor allem anhand von zwei Säulen gestellt: klinische Inspektion und Erregerdiagnostik.
Klinische Inspektion: Hierbei betrachtet der Arzt oder die Ärztin die betroffenen Hautareale sowie andere Hautbereiche, um mögliche Differentialdiagnosen ein- oder ausschließen zu können. Gegebenenfalls wird ein sogenanntes Woodlicht zur Hilfe genommen werden. Das Woodlicht ist eine UV-Lampe, die UV-Strahlung von 365 nm ausstrahlt und mit deren Hilfe man bestimmte Erreger identifizieren kann.
Bei der Erregerdiagnostik wird Material (Schuppen, Haare) gewonnen, das untersucht wird. Dies geschieht zunächst als Nativpräparat. Das Material wird unter dem Mikroskop betrachtet. Der Nachweis von Pilzelementen (Hyphen und Sporen) weist eine Pilzinfektion nach, nicht jedoch, um welchen Pilz genau es sich handelt. Dafür benötigt man eine Pilzkultur, bei der die Pilze auf einem geeigneten Medium angezüchtet werden. Da manche Pilze sich langsam vermehren, kann das Resultat einer Pilzkultur bis zu drei bis vier Wochen dauern.
Wie werden Pilzerkrankungen der Haut behandelt?
Pilzinfektionen der Haut heilen nicht spontan ab, sondern sollten immer behandelt werden.
Neben der Einschränkungen durch die Symptomatik besteht die Gefahr einer bakteriellen Superinfektion. Des Weiteren besteht eine Ansteckungsgefahr.
In der Behandlung von Hautpilzerkrankungen kommen Antimykotika zum Einsatz, welche die Fortpflanzung von Pilzen behindern. Im Falle von Dermatophyteninfektionen wird zwischen einer lokalen und einer systemischen Behandlung unterschieden.
Systemische Therapie
Bei der systemischen Therapie wirken die Antimykotika am ganzen Körper. Die Wirkstoffe Griseofuvin, Itraconazol, Fluconazol und Terbinafin stehen zur Verfügung. Sie hemmen die Fortpflanzung der Dermatophyten. Die systemische Therapie ist indiziert bei:
Tinea capitis superficialis und profunda
Tinea profunda
Chronische Tinea palmoplantaris
Tinea corporis bei ausgedehntem Befall
Versagen der lokalen Therapie
Die Dauer der antimykotischen Behandlung richtet sich dabei nach Wirkstoff und Befall. Bei Tinea corporis, palmoplantaris und profunda liegt die Behandlungsdauer bei etwa zwei Wochen, bei der Tinea capitis ist eine vierwöchige systemische Therapie empfohlen. Der Wirkstoff Griseofulvin hat dabei generell eine längere Therapiezeit als die anderen drei Wirkstoffe, die sich besser in Haaren, Nägeln und der keratinhaltigen Hautschicht (Stratum corneum) anreichern.
Eine systemische Therapie sollte mit einer gleichzeitigen lokalen Therapie kombiniert werden. Dies reduziert die Ansteckungsgefahr und kann die Therapiedauer reduzieren.
Lokale Therapie
Pilzerkrankungen der Haut sollten, wenn möglich, lokal behandelt werden, d.h. nur an den betroffenen Arealen. Sie stehen als Gels und Cremes zur Verfügung, bei Kopfpilz (Tinea capitis) auch als Shampoo. Wirkstoffe sind:
Ciclopirox
Amorolfin
Azole: Clotrimazol, Bifonazol, Ketoconazol, Eonazol, Miconazol, Sertaconazol, Tioconazol
Allylamine: Naftifin, Terbinafin
Polyene: Amphotericin B, Nystatin, Natamycin
Hautpilz vorbeugen: Was hilft?
Sich über die möglichen Übertragungswege bewusst zu werden, bietet die beste Grundlage, um sich vor Hautpilz zu schützen. Da Fußpilz ein Ausgangspunkt für das Verschleppen der Erreger in andere Regionen sein kann, sind das Tragen von Badeschuhen in öffentlichen Sanitäranlagen sowie das Abtrocknen der Füße wichtige Maßnahmen zur Prävention.
Sollten Hautpilze auftreten, gilt es, den Auslöser zu finden, um erneute Infektionen zu vermeiden. Dies können andere Mitglieder des Haushaltes oder Haustiere sein. Eine Vorstellung der Haustiere beim Tierarzt sowie ggf. eine Behandlung bei Befall mit Pilzen sollte erfolgen. Artikel wie Haarbürsten und -spangen sollten nicht geteilt werden. Gleiches gilt für textile Artikel wie Handtücher und Bettwäsche.
Amboss (10.09.2019). Dermatophytosen in Amboss, unter: https://next.amboss.com/de/article/Hf0Kn2#Z667b4ee950883f074bc475758adac35f [abgerufen am 14.11.2020]
Deutsche Gesellschaft für Krankenhaushygiene e.V. (10.03.2003). Wissenschaftlich begründete Leitlinien für Diagnostik und Therapie der AWMF-Fachgesellschaft Dermatologie/Mykologie: Tinea capitis in Hyg. Med 28. Jahrgang 2003 - Heft 12, unter: https://www.krankenhaushygiene.de/pdfdata/leitlinien/tinea_weiss.pdf [abgerufen am 14.11.2020]
Hofmann H. Mykosen der Haut. In: Moll I, ed. Duale Reihe Dermatologie. 8. vollständig überarbeitete Auflage. Stuttgart: Thieme; 2016.
Denise M. Aaron (Oktober 2018). Tinea barbae in MSD Manual Ausgabe für medizinische Fachkreise, unter: https://www.msdmanuals.com/de-de/profi/erkrankungen-der-haut/hautinfektionen-durch-pilze/tinea-barbae [abgerufen am 14.11.2020]
Denise M. Aaron (Oktober 2018). Übersicht zu Dermatophytien in MSD Manual Ausgabe für medizinische Fachkreise, unter: https://www.msdmanuals.com/de-de/profi/erkrankungen-der-haut/hautinfektionen-durch-pilze/übersicht-zu-dermatophytien [abgerufen am 14.11.2020]
Denise M. Aaron (Oktober 2018). Tinea capitis in MSD Manual Ausgabe für medizinische Fachkreise, unter: https://www.msdmanuals.com/de-de/profi/erkrankungen-der-haut/hautinfektionen-durch-pilze/tinea-capitis [abgerufen am 14.11.2020]
Denise M. Aaron (Oktober 2018). Tinea inguinalis in MSD Manual Ausgabe für medizinische Fachkreise, unter: https://www.msdmanuals.com/de-de/profi/erkrankungen-der-haut/hautinfektionen-durch-pilze/tinea-inguinalis [abgerufen am 14.11.2020]
Denise M. Aaron (Oktober 2018). Tinea corporis in MSD Manual Ausgabe für medizinische Fachkreise, unter: https://www.msdmanuals.com/de-de/profi/erkrankungen-der-haut/hautinfektionen-durch-pilze/tinea-corporis[ abgerufen am 14.11.2020]